科普干货——脑卒中的预防
脑卒中发病率高、致残率高
救治不及时往往留下偏瘫等后遗症
严重影响生命健康和生活质量
给家庭给社会带来沉重负担
早预防、早发现、早诊断、早治疗
预防卒中,需要我们共同努力
卒中的定义
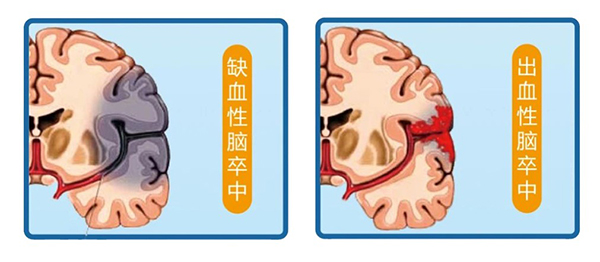
卒中俗称“中风”,是一种急性脑血管疾病,分为缺血性卒中和出血性卒中。
缺血性卒中也称脑梗死,是指因血管阻塞导致血液不能流入大脑。
出血性卒中是指脑部血管突然破裂引起出血,包括脑出血和蛛网膜下腔出血。
卒中的症状
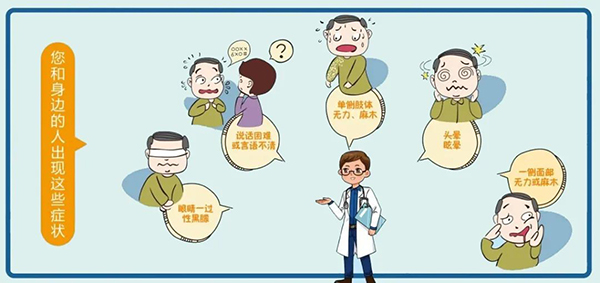
卒中的症状主要包括:突然出现的▼
·口眼歪斜
·言语不利
·一侧肢体无力或不灵活
·行走不稳
·剧烈头痛
·恶心呕吐
·意识障碍等
卒中的危险因素
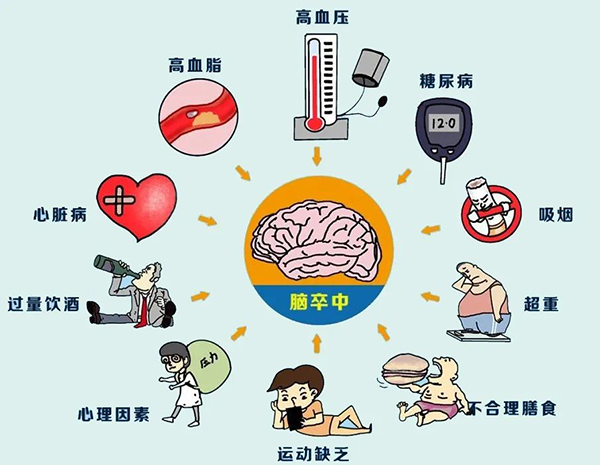
卒中虽然高发,不过90%以上的卒中是可预防的。高血压和血脂异常是导致卒中的主要危险因素。此外,吸烟、大量饮酒及糖尿病、超重或肥胖、心脏病(包括心房颤动)、心理因素等也是导致卒中的危险因素。
卒中的预防
卒中重在预防,健康生活方式可大幅降低卒中发生的风险。养成适量运动、合理膳食、戒烟限酒、心理平衡的健康生活方式,坚持定期进行卒中危险因素筛查,做到早预防、早发现、早诊断、早治疗。
日常生活行为要注意:
(1)清淡饮食;
(2)适度增强体育锻炼;
(3)克服不良习惯,如戒烟限酒、避免久坐等;
(4)防止过度劳累;
(5)注意气候变化;
(6)保持情绪平稳;
(7)定期进行健康体检,发现问题早防早治。
体育锻炼的原则和要求

有相关疾病的患者应重点注意:
(1)高血压患者需控制血压,坚持按医嘱服用降压药物;
(2)高脂血症患者应控制总胆固醇、甘油三酯、低密度脂蛋白胆固醇,坚持按医嘱服用降血脂药物;
(3)糖尿病患者及糖尿病前期人群,应按照医生建议,采取饮食、运动和药物等综合措施控制血糖;
(4)心脏病(包括心房颤动)患者,应控制心脏病相关危险因素。
卒中的快速识别
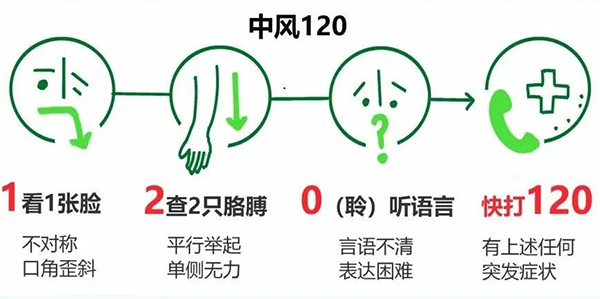
(一) “中风120”口诀
“1”代表“看到1张不对称的脸”;
“2”代表“查两只手臂是否有单侧无力”;
“0”代表“聆(零)听讲话是否清晰”。
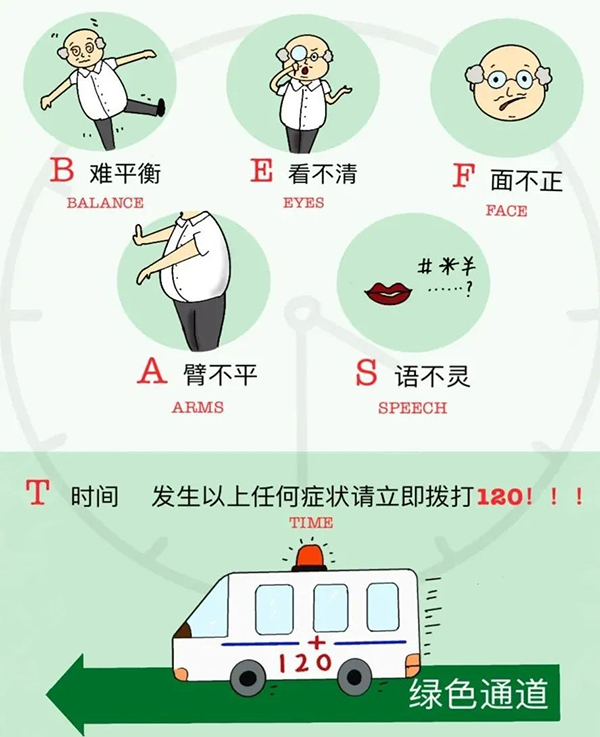
(二)“BE FAST口诀”
“B”——Balance是指平衡,平衡或协调能力丧失,突然出现行走困难;
“E”——Eyes是指眼睛,突发的视力变化,视物困难;
“F”——Face是指面部,面部不对称,口角歪斜;
“A”——Arms是指手臂,手臂突然无力感或麻木感,通常出现在身体一侧;
“S”——Speech是指语言,说话含混、不能理解别人的语言;
“T”——Time是指时间,上述症状提示可能出现卒中,请勿等待症状。
卒中的救治
无论是缺血性卒中还是出血性卒中,时间就是生命,越早发现,越早治疗,效果越好。
在发病后要立即拨打120,要听从120的专业建议去往最近的具有卒中急救能力的医院救治。
在等待120救护的这段时间,一是要保持患者处于最舒服的状态,切忌不要拖拽病人,避免出血性卒中病人进一步出血;二是不要随意吃任何东西,以防误吸引起吸入性肺炎导致救治机会的减少。正确的急救对于减少卒中致残致死的发生至关重要。
易错点:
很多所谓的家庭急救方法,并没有科学依据,盲目进行这些急救,反而会帮倒忙!

正确做法:
等待救护车期间不乱喂药物、食物、水,也不要用指尖放血等。
让患者平躺,头转向一侧(避免如发生呕吐导致窒息),清除口鼻内的异物保证患者呼吸通畅,等待救护车即可。
当然,上述的正确做法都是针对已经突发中风的患者。当急症来临,并不是我们在家做得越多就越好!而我们应该做得更多的是在平时,如何尽量保证不发病。
卒中的康复治疗
约2/3的卒中患者会出现各种后遗症,包括肢体活动障碍、吞咽障碍、言语不清、认知和心理障碍等,卒中患者长时间卧床会导致肌肉萎缩、关节挛缩变形、骨质疏松、皮肤破损等问题。
康复治疗就是通过功能、任务和目标训练加强神经重塑,尽可能的减少卒中后各种后遗症的发生,提高患者的生活自理能力和质量。卒中后康复治疗的最佳时间是发病后3个月以内,在生命体征稳定和病情无进展情况下,卒中患者应尽早开展康复治疗。如果超过1年再进行康复治疗,各种功能恢复的效果将有所降低。
时间窗内开展有效治疗
治疗急性脑梗死的最佳时机称为时间窗。目前的静脉溶栓时间窗为起病4.5小时内。在时间窗内开展静脉溶栓治疗及血管内治疗(取栓)等方案是目前最有效的救治措施。
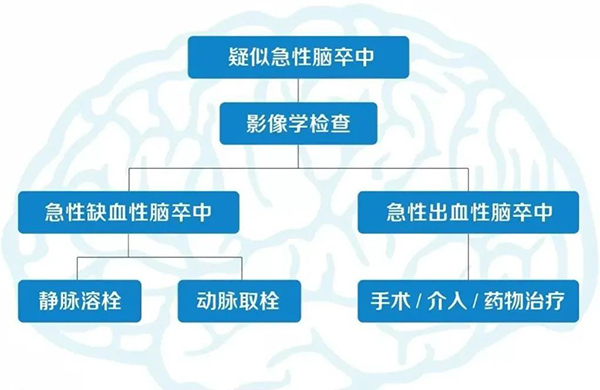
溶栓治疗
通过溶栓药物把堵在脑血管里的血栓溶解掉,使闭塞的血管再通,及时恢复供血,减少缺血脑组织坏死。
取栓治疗
针对颅内大血管闭塞。通过导管经血管内到达闭塞部位,使用特殊的取栓装置将血栓取出,恢复闭塞部位血流。
取栓治疗的最佳时间为发病6小时以内,部分患者可延长至24小时以内。
手术/介入/药物治疗
急性出血性卒中包括脑出血或蛛网膜下腔出血,一旦确诊,往往需要积极寻找并尽可能消除病因,同时进行降颅压治疗,必要时需急诊手术,其中因动脉瘤破裂引起的蛛网膜下腔出血可以急诊行动脉瘤栓塞治疗。
脑卒中的预防
(一)一级预防
01防治高血压
控制高血压是预防脑卒中的核心环节,降压一定要达标。
①老年高血压患者血压应该控制在150/90mmHg以下;
②冠心病患者血压应降至140/90mmHg以下;
③糖尿病或肾病患者,血压应控制在140/90mmHg以下;
④糖尿病伴缺血性心脏病,血压应降至130/80mmHg以下;
⑤老年人舒张压不要<70mmHg,否则可能有低灌注表现,如乏力、眩晕、嗜睡及短暂性脑缺血发作等;
⑥单纯颈动脉狭窄>70%,收缩压不要低于130mmHg,双侧颈动脉狭窄>70%,收缩压不要低于140mmHg,否则有增加脑缺血的风险;
⑦合理生活方式防治高血压,如低盐、戒烟酒、适当运动等。
02防治糖尿病
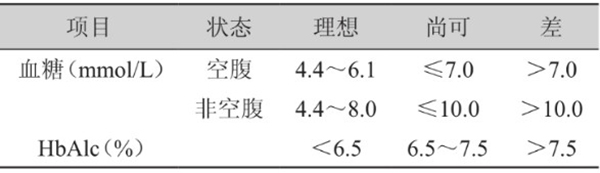
糖尿病患者发生脑卒中的危险增加3.6倍,血糖异常加速脑血管病的发展,与脑卒中复发有关。控制血糖水平是预防脑卒中的重要措施,控制目标如下表。
03防治血脂异常
低密度脂蛋白胆固醇增高为颈动脉粥样硬化的危险因素,与缺血性卒中相关性较大。治疗中度高胆固醇血症,可使缺血性脑卒中的发生率降低19%~31%。
强化降低胆固醇预防脑卒中研究发现,强化他汀类药物治疗可显著降低脑卒中和短暂性脑缺血发作的相对危险。
04心房颤动
缺血性脑卒中约有20%为心源性栓塞,其中以心房纤颤最为重要。非瓣膜性房颤发生卒中的危险每年约5%,是同年龄组的6倍,风心病房颤卒中危险增加17倍。
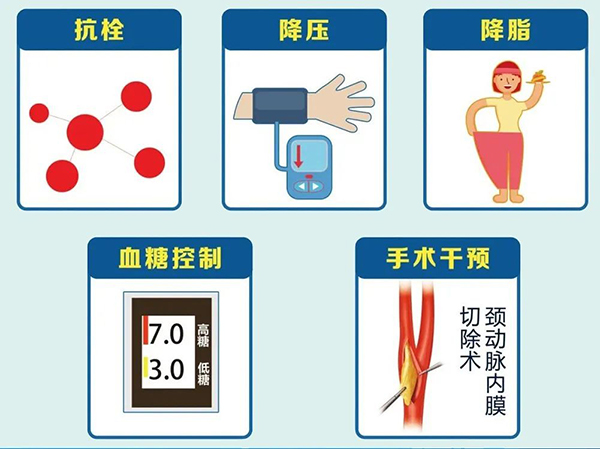
对于房颤脑栓塞低危患者,可不用抗栓治疗,对于中危患者,可用抗血小板治疗或抗凝治疗,对于高危患者应抗凝治疗。
05动脉粥样硬化性颈动脉狭窄
颈动脉狭窄是缺血性脑血管病的重要危险因素,多由动脉硬化引起。狭窄程度超过70%的患者,每年脑卒中的发病率约为3%~4%。
治疗方法包括药物(主要为阿司匹林、氯吡格雷和他汀类药物)和手术治疗(颈动脉内膜切除术和颈动脉狭窄支架置入术)。
06戒烟限酒
长期吸烟者发生脑卒中的危险是不吸烟者的 6倍,长期被动吸烟脑卒中发病危险增加1.82倍。长期大量饮酒者发生出血性脑卒中的危险比不喝酒者高3倍。戒烟限酒可以减少卒中的发生。
07控制体重
肥胖者缺血性脑卒中的发病危险高于非肥胖者2.2倍,成年人BMI应控制在28kg/平方米以内。
08防治高同型半胱氨酸血症
高同型半胱氨酸血症是脑卒中的独立危险因素,当同型半胱氨酸高于16μmol/L时应予干预。一般人群以饮食调节为主,也可采取叶酸、维生素B6、维生素B12联合治疗。
(二)二级预防
除了和一级预防一样改善生活方式、控制卒中的各种危险因素外,也可使用抗血小板药及他汀类药预防卒中。二级预防的药物三大基石分别为降压药、抗血小板药及他汀类降脂药。
脑卒中的七大误区
误区一:脑卒中发病太急,没有预兆
如果及时发现脑卒中征兆,抓紧抢救,75%的脑卒中可以被控制!
脑卒中发病虽急,但如果能注意到发病预兆,及时就医,大部分(75%)的脑中风是可以被控制的。
这些脑卒中预警又叫小中风,一定不要轻视,一定要及时去医院进行诊治。
我国70%以上的脑卒中是脑梗死,其最有效的治疗是静脉溶栓和取栓手术治疗。但是,静脉溶栓治疗对“时间”的要求极为苛刻,必须在发病4.5-6小时内接受治疗才能大大提高成功率;而即便是取栓手术,最长时间也只有16-24小时。所以治疗越早效果越好!
误区二:中青年人不必担心发生脑卒中
年轻人甚至儿童都有可能得脑卒中!
在人们的印象中,脑血管病与老年人密切相关,而中青年不必为此担心。在我们的临床实践中,中青年人发生动脉瘤破裂并非绝无仅有,中青年时期如果不注意预防,同样会发生脑中风。据临床资料表明,绝大部分中风病人是在60岁以前发病。近年来脑血管病的发病有逐渐年轻化的趋势,发病年龄越来越小,其中的原因是多方面的。部分年轻人一些不良的生活习惯,如熬夜、抽烟、喝酒、过度劳累、肥胖、高脂高糖饮食等生活方式都会使脑卒中在年轻人中高发。因此,中青年人切不可掉以轻心。
误区三:定期输液能预防脑卒中
所谓的“输液预防“,并不科学。
所谓的“输液通血管治疗”,主要是指有些急性脑卒中或心梗的患者可以通过用药或其他方法,把处于缺血边缘状态的组织重新救回来。但是这样的治疗条件限制很严格,溶栓药物只有条件符合了才会给患者使用,根本不可能随便拿来输液。真正能够预防脑卒中的方法是控制好导致脑卒中的危险因素,包括吸烟、酗酒、肥胖、高血压、糖尿病、冠心病和高胆固醇血症等,规律口服二级预防药物,采取健康的生活方式。
误区四:降压药头晕、头痛才吃,平时不用吃
有些高血压患者经常服药不规律,总是凭感觉吃药停药。这种间断和无规律的治疗不但造成血压较大幅度的波动,而且加重了动脉硬化,并对心脏、脑、肾脏等靶器官的损害。最终给血管造成不可逆的损伤,更容易诱发脑卒中。
高血压患者的血压控制是一个长期的过程,正确的服药方法是血压降到目标范围后,在医生的指导下坚持规律服药,并定期对血压进行监测,减少血压大幅度波动。
误区五:阿司匹林可以预防各种脑卒中
阿司匹林有增加出血的风险,应在医生指导下服用。临床实践中应用阿司匹林,应当先做好评估获益与风险。医生在评估阿司匹林治疗获益和风险的权衡取决于 4 个方面:出血风险、基础心血管病发病风险、阿司匹林治疗依从性以及年龄。
心血管病高危人群服用小剂量阿司匹林可以有效预防脑梗的发生,但是阿司匹林并不是万能的,抗血小板治疗也是一把双刃剑,在抗栓的同时势必会导致出血风险的增加。因此临床医生在进行决策时需要平衡治疗手段的疗效与安全性,也需要尽量纠正出血风险,以达到临床最大获益。
误区六:他汀类药物在血脂达标后即可停用
他汀类药不仅仅是降脂药,也是抗动脉粥样硬化的药物。
抗动脉粥样硬化治疗需要长期服用他汀才能见效,若中途停药会导致粥样硬化斑块继续增长、斑块脱落或不稳定的斑块发生破裂,上述情况都会引发卒中再次发生。
因此,如果没有其他禁忌证,一般他汀类药物应该长期坚持服用。









